Bursa retrocalcánea y ecografía
02-03-2026-Tempo Formación
La tendinopatía insercional del tendón de Aquiles (IAT) es mucho más que un simple dolor en el talón: es una patología compleja que afecta directamente al punto donde el tendón se ancla al hueso calcáneo. Esta región no es un terreno anatómico simple, sino un cruce de estructuras que trabajan en conjunto para resistir fuerzas repetitivas y mantener la funcionalidad del tobillo. En concreto, hablamos de un entramado formado por la porción distal del tendón, la lámina fibrocartilaginosa que lo une al calcáneo, y dos bursas: la retrocalcánea y la subcutánea.
La bursa retrocalcánea (RCB), en particular, ha sido objeto de creciente interés, ya que su anatomía es tan específica como poco comprendida. No se trata de una cavidad cualquiera: tiene forma de “V”, paredes sinoviales y fibrocartilaginosas, y envuelve parcialmente la grasa de Kager, cuya punta actúa como un pequeño amortiguador con vascularización rica. Todo este sistema es clave en la aparición de los síntomas de la IAT, y sin embargo, sigue sin existir un protocolo ecográfico estandarizado para evaluarlo de forma clara y sistemática.
Basándonos en el trabajo de Vincenzo Ricci y colaboradores (Histo-Anatomy and Sonographic Examination for the Retrocalcaneal Bursal Complex: EURO-MUSCULUS/USPRM Approach), esta publicación propone un enfoque práctico y detallado para estudiar ecográficamente esta estructura. Porque, como diría Neo en Matrix, comprender la estructura es el primer paso para controlarla.
La bursa retrocalcánea (RCB) es una cavidad ubicada anatómicamente entre tres estructuras clave: el segmento distal del tendón de Aquiles, la grasa de Kager y la cara posterior del calcáneo. Aunque se trate de un espacio pequeño su complejidad estructural y su función biomecánica son notables.
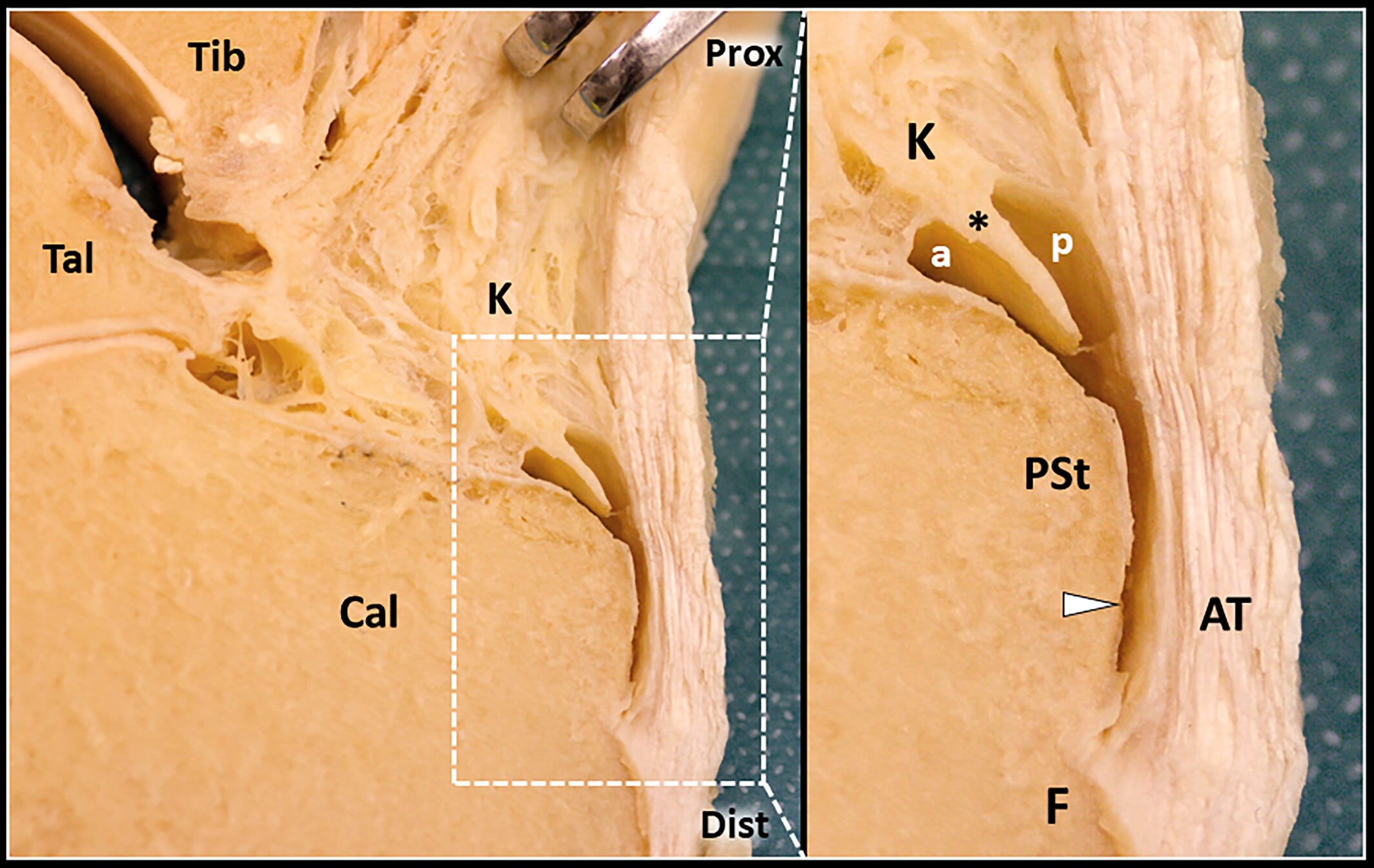
Anatomía cadavérica del espacio retrocalcáneo.
Se pueden observar los recesos anterior (a), posterior (p) e inferior (punta de flecha blanca) de la bursa retrocalcánea (RCB) entre la porción distal del tendón de Aquiles (AT), la almohadilla grasa de Kager (K) y la tuberosidad posterosuperior (PSt) del calcáneo (Cal).
En la muestra cadavérica, se visualiza una cuña posteroinferior de tejido adiposo (asterisco) que protruye hacia el compartimento proximal de la bursa.
Dist: distal; F: huella del tendón de Aquiles; Prox: proximal; Tal: astrágalo; Tib: tibia.
En condiciones normales, esta bursa presenta una forma de “V”, con una punta distal y una bifurcación proximal generada por la presencia del vértice posteroinferior (PIW) de la grasa de Kager. Esta porción de grasa, con forma de lengua y recubierta por una membrana sinovial, tiene una longitud media de entre 1 y 2 cm. Durante la flexión plantar del tobillo, el PIW se desplaza distalmente dentro de la bursa, llegando hasta la entesis, y cumple una función fundamental como amortiguador mecánico del tendón distal.
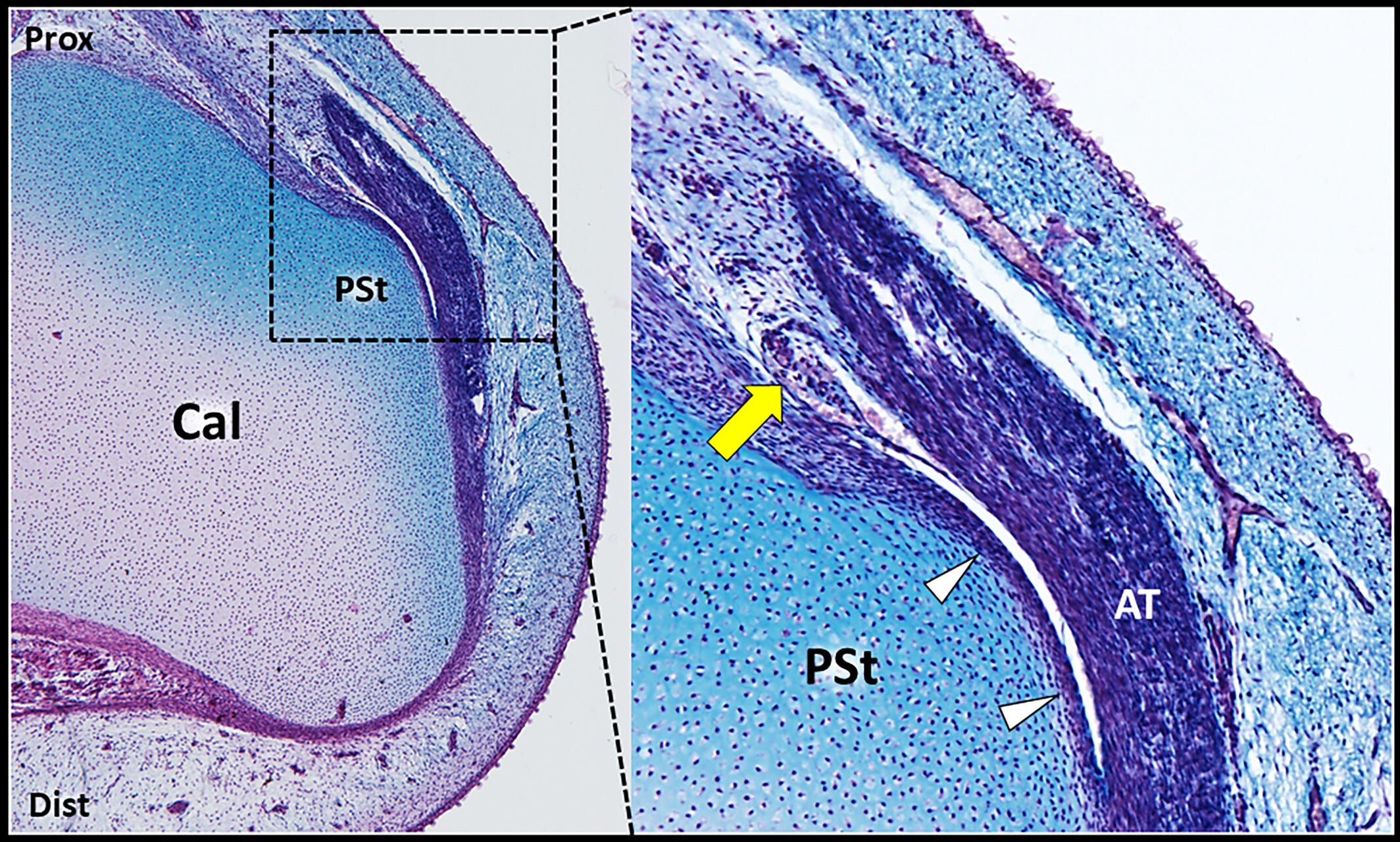
Características histológicas del espacio retrocalcáneo.
En la muestra histológica se observa la punta ricamente vascularizada de la cuña posteroinferior (PIW) de la almohadilla grasa de Kager (flecha amarilla), situada entre el tendón de Aquiles (AT) y la tuberosidad posterosuperior (PSt) del calcáneo (Cal).
Dist: distal; Prox: proximal; puntas de flecha blancas: fibrocartílago perióstico de la tuberosidad posterosuperior del calcáneo.
Desde el punto de vista histológico, el PIW presenta una arquitectura interna que combina un núcleo de tejido conectivo fibroso, numerosos vasos sanguíneos en su interior y vellosidades sinoviales en su superficie. Esta configuración no solo le permite resistir la compresión, sino también contribuir a la nutrición y posible reparación tisular del entorno entesial.
Lo que realmente hace única a la RCB, en comparación con otras bursas sinoviales del cuerpo humano, es su arquitectura dual. Sus paredes externas están formadas por fibrocartílago, lo que aporta rigidez y soporte estructural, mientras que su superficie interna es sinovial, mucho más flexible. Este diseño puede parecer sencillo en superficie, pero si lo miramos de cerca, se asemeja al funcionamiento del escudo del Capitán América: detrás de una forma aparentemente simple hay una estructura compleja, resistente y perfectamente equilibrada para absorber y distribuir fuerzas sin romperse.
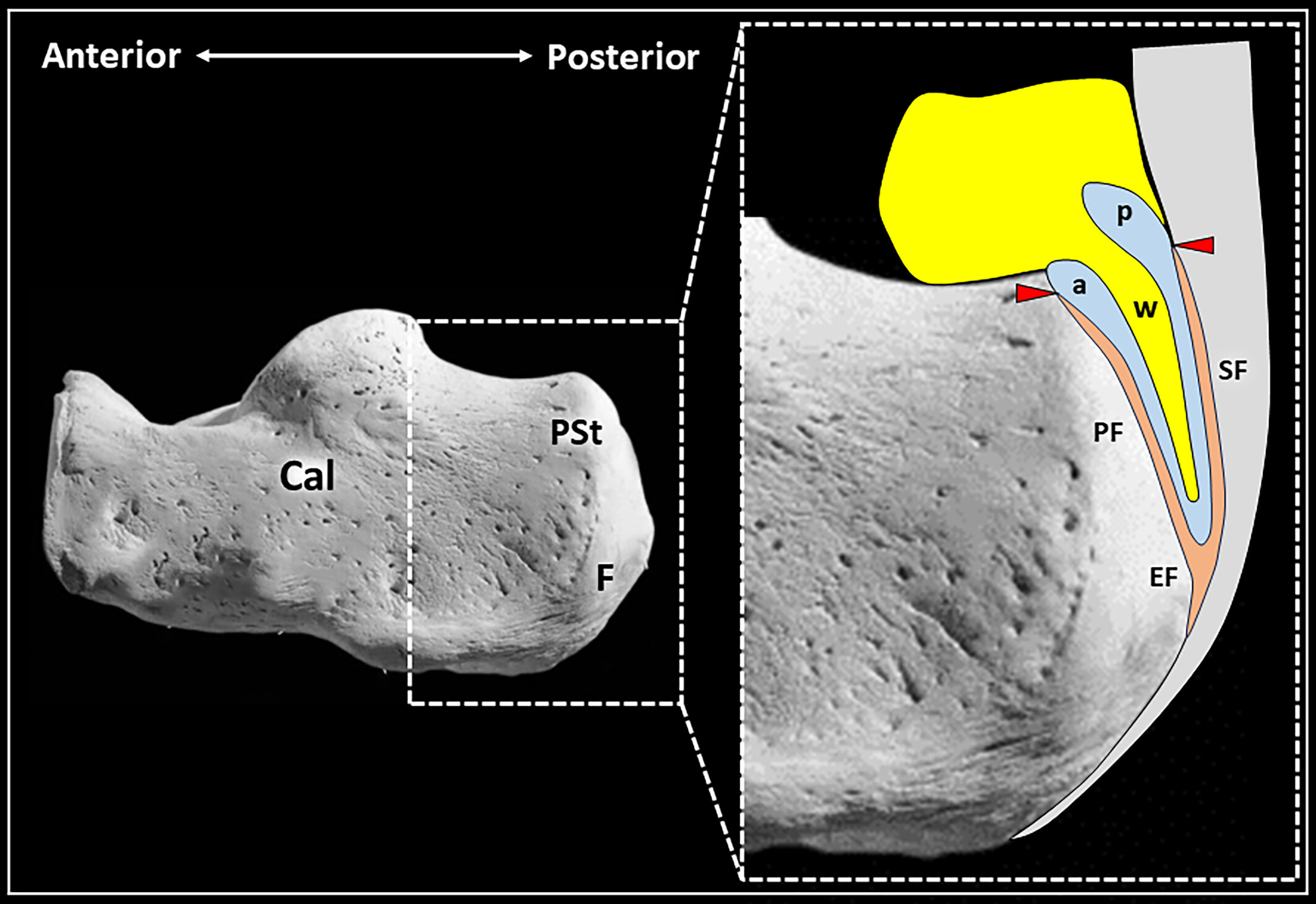
Esquema del espacio retrocalcáneo.
El receso anterior (a) de la bursa se localiza entre el fibrocartílago (PF) de la tuberosidad posterosuperior (PSt) del calcáneo (Cal) y la cuña posteroinferior (w) de la almohadilla grasa de Kager (en amarillo).
El receso posterior (p) de la bursa se origina en el fibrocartílago sesamoideo (SF) del tendón de Aquiles (en gris) y “aísla” parcialmente la cuña grasa de la porción más proximal del cuerpo de Kager.
EF: fibrocartílago entésico; F: huella del tendón de Aquiles;
azul claro: cavidad bursátil; naranja: fibrocartílago;
puntas de flecha rojas: zonas transicionales condrosinoviales.
En términos estructurales, esta “doble pared” está formada por dos tipos específicos de fibrocartílago: el sesamoideo, en la cara profunda del tendón de Aquiles, y el periosteal, en la tuberosidad posterosuperior del calcáneo. Ambos confluyen en la entesis formando una especie de andamiaje cartilaginoso en forma de “V”, que sirve como superficie de deslizamiento para la grasa de Kager y la bursa.
La evaluación ecográfica de la bursa retrocalcánea se realiza con el paciente en decúbito supino, dejando el pie colgando por fuera del borde de la camilla.
La exploración comienza con un barrido longitudinal del tendón de Aquiles. Este primer enfoque permite obtener una vista panorámica del espacio retrocalcáneo. Se realizan al menos tres planos longitudinales: uno en el centro del tendón y dos más hacia los lados.
A continuación, se gira el transductor 90 grados para pasar a un plano transversal.
El primer punto de referencia es la cara inferior de la tuberosidad del calcáneo, donde el tendón de Aquiles forma una especie de “U” invertida que envuelve el hueso. Al mover el transductor hacia arriba (proximal), se accede a la cara media del calcáneo, donde el tendón se ensancha y adquiere una forma más ovalada. Un poco más arriba, en la cara superior del calcáneo, aparece claramente la porción distal de la bursa, con su característica forma en “V”, justo entre el tendón y el hueso.
El último paso consiste en seguir desplazando la sonda hacia proximal para alcanzar el espacio donde se encuentra la grasa de Kager. Aquí es donde se sitúan los recesos sinoviales proximales de la bursa, ubicados entre el tendón de Aquiles y la grasa.
Este protocolo estandarizado está diseñado no solo para visualizar bien la anatomía de la bursa, sino también para detectar signos clínicos importantes: derrames, engrosamientos, alteraciones en la relación con el tendón, y la presencia de vascularización anómala en la bursa o los tejidos circundantes. Es como tener el mapa interactivo de Wakanda en las manos: no solo ves la superficie, sino todo lo que pasa por debajo.
Derrame de la bursa
La presencia de líquido dentro de la bursa retrocalcánea es uno de los hallazgos más frecuentes en ecografía y suele ser un signo temprano de sobrecarga o irritación en la inserción del tendón de Aquiles. Este líquido aparece en la imagen como una zona anecoica (negra), y su acumulación desplaza al vértice posteroinferior (PIW) de la grasa de Kager, que normalmente se ve brillante (hiperecogénico).
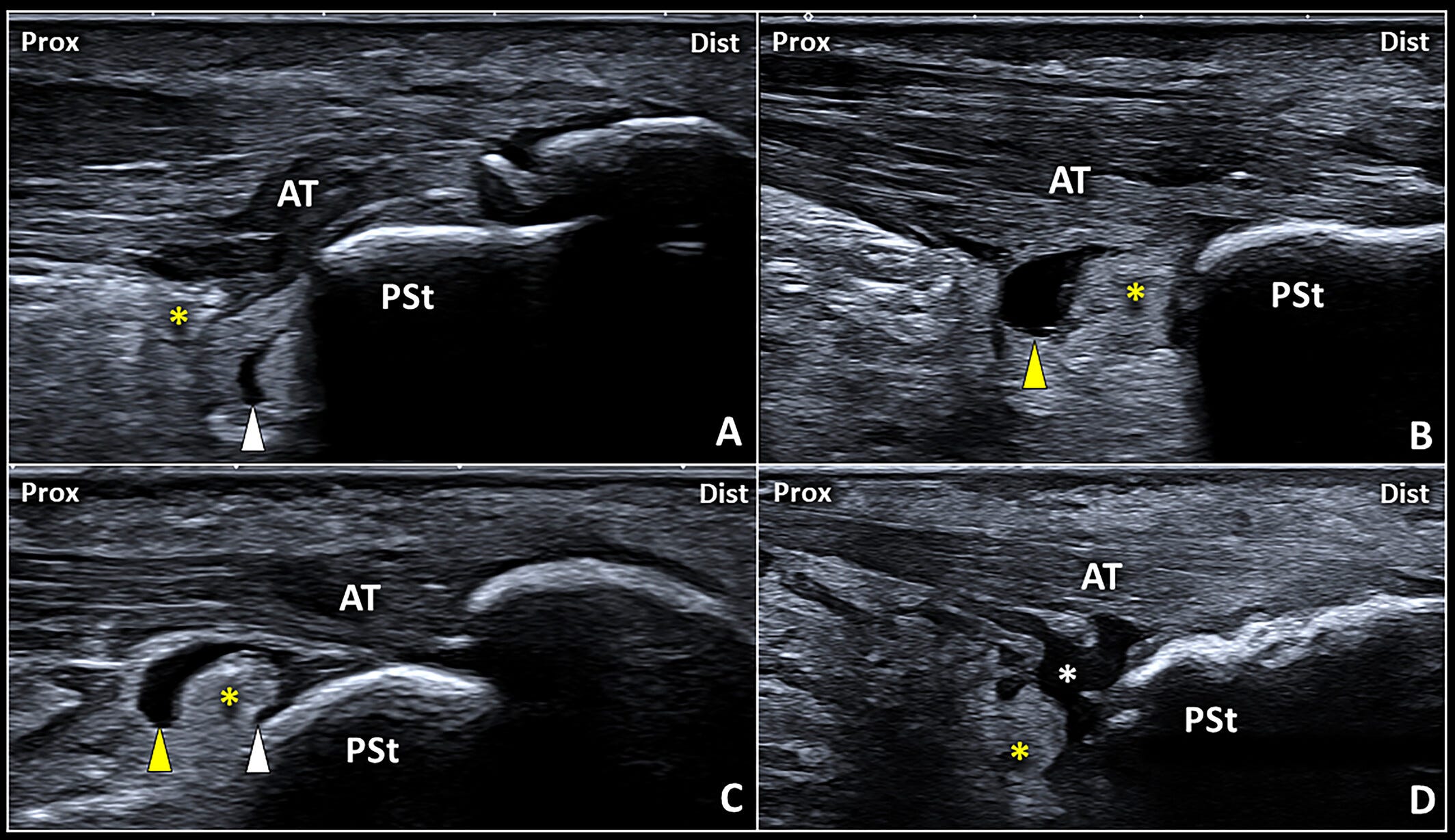
Patrones ecográficos del derrame de la bursa retrocalcánea.
La distensión en forma de coma del receso anterior (punta de flecha blanca) (A), la dilatación del receso posterior (punta de flecha amarilla) (B) y la afectación simultánea de los recesos anterior y posterior en forma de U invertida (C) pueden considerarse los tres patrones ecográficos más frecuentes del derrame bursátil.
Con menor frecuencia, puede identificarse una bursa retrocalcánea (RCB) de morfología irregular, con múltiples digitaciones periféricas de la sinovial (asterisco blanco), en pacientes con tendinopatía aquílea insercional (IAT) (D).
AT: tendón de Aquiles; Dist: distal; Prox: proximal;
PSt: tuberosidad posterosuperior del calcáneo;
asterisco amarillo: cuña posteroinferior (PIW) de la almohadilla grasa de Kager.
Dependiendo de dónde se localice el líquido y cuánto se acumule, se pueden observar distintos patrones ecográficos. Por ejemplo, en una pequeña cantidad de derrame, localizada en el receso anterior de la bursa, la imagen adquiere una forma de coma entre la tuberosidad posterosuperior del calcáneo (PSTC) y la grasa de Kager. En cambio, si el líquido distiende el receso posterior, la bursa adopta una forma de globo, comprimiendo mecánicamente la grasa contra el hueso.
Es aquí donde entra en juego la importancia de entender bien el comportamiento dinámico de esta estructura. Al igual que en Matrix, donde ver los patrones ocultos permitía anticipar lo que estaba por venir, la forma en que se modifica la RCB ante la presión del líquido revela información clave sobre el estado de los tejidos.
Cuando el líquido ocupa tanto el receso anterior como el posterior, la forma ecográfica de la bursa cambia de nuevo, mostrando una “U” invertida, con la grasa interpuesta entre ambas expansiones sinoviales. En otros casos, menos comunes pero igualmente relevantes, la bursa puede presentar contornos irregulares con digitaciones periféricas, consecuencia de una sinovial más activa o irritada.
Ante la duda, realizar un escaneo dinámico mientras se mueve suavemente el tobillo en dorsiflexión y flexión plantar permite ver cómo el líquido resalta los bordes de la bursa, actuando como un contraste natural y mejorando la definición de los límites sin necesidad de técnicas adicionales.
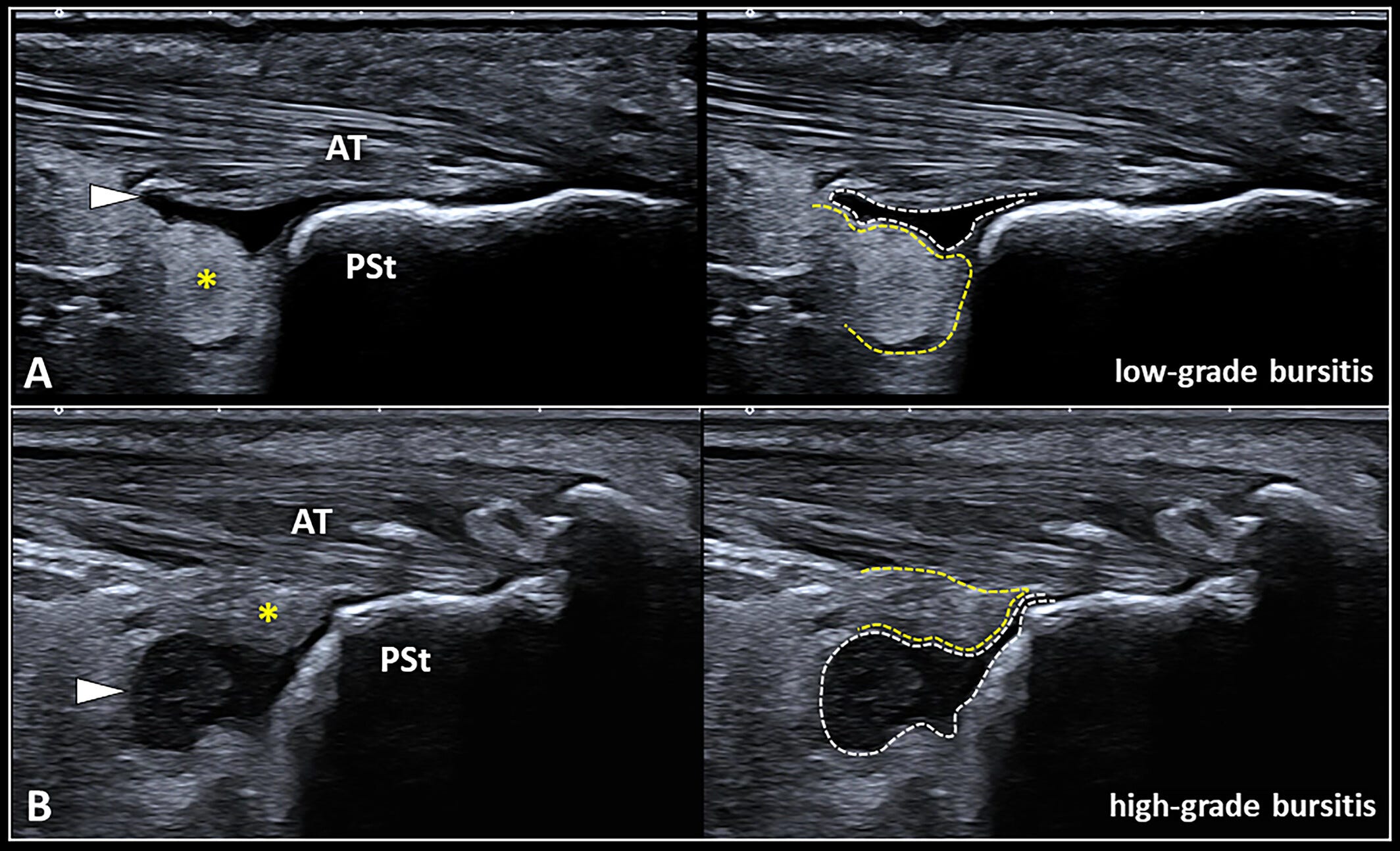
Un derrame bursátil (punta de flecha blanca) que ocupa un espacio inferior al tejido graso (asterisco amarillo) dentro de la región retrocalcánea representa una bursitis de bajo grado (A).
Por el contrario, un derrame bursátil (punta de flecha blanca) que ocupa un espacio igual o superior al de la almohadilla grasa de Kager (asterisco amarillo) representa una bursitis de alto grado (B).
AT: tendón de Aquiles;
PSt: tuberosidad posterosuperior del calcáneo;
línea discontinua blanca: espacio ocupado por el derrame bursátil;
línea discontinua amarilla: espacio ocupado por el tejido graso retrocalcáneo.
Hipertrofia de la bursa
La hipertrofia sinovial de la bursa retrocalcánea es otro hallazgo frecuente en pacientes con IAT, y su identificación requiere un enfoque algo distinto al del derrame. En este caso el engrosamiento de la membrana sinovial suele localizarse en las porciones laterales o mediales de la bursa, más que en el centro.
Al colocar el transductor de forma perpendicular al tendón de Aquiles, se puede realizar una sono-palpación inmediata: esto consiste en aplicar una leve presión con la sonda para distinguir entre líquido —que es anecoico y se desplaza fácilmente— y tejido sinovial engrosado, que aparece como hipoecoico y ofrece mayor resistencia a la compresión. Esta maniobra es especialmente útil para diferenciar entre una bursitis activa con derrame y una fase más crónica con proliferación sinovial.
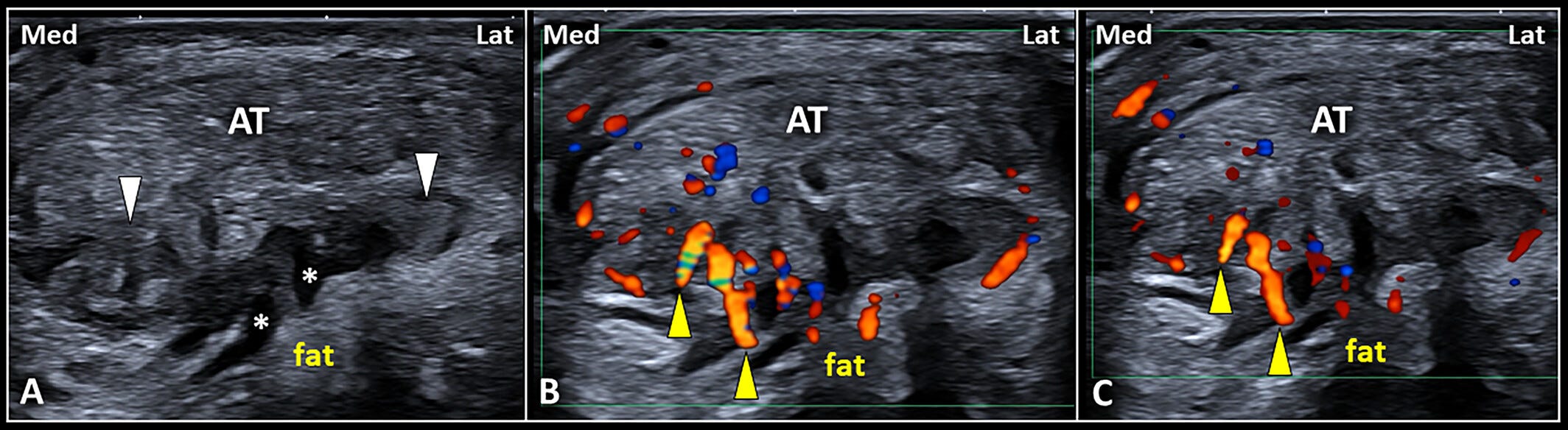
Patrones ecográficos de hipertrofia de la bursa retrocalcánea.
Mediante un corte transversal (A), pueden visualizarse con precisión el derrame anecoico (asteriscos blancos) y la hipertrofia sinovial hipoecoica (puntas de flecha blancas) de la bursa retrocalcánea (RCB), situadas por debajo de la porción insercional del tendón de Aquiles (AT).
De forma interesante, se observa hipervascularización (puntas de flecha amarillas) que afecta principalmente a la porción medial de la RCB, respetando su receso lateral, como se muestra en (B y C).
Lat: lateral; Med: medial.
La imagen transversal también permite inclinar suavemente el transductor en diferentes ángulos para aprovechar el fenómeno de la anisotropía, mejorando así el contraste entre la grasa de Kager y el tejido sinovial hipertrofiado. Este ajuste fino es lo que permite al ecografista “ver” más allá de lo evidente, como cuando Batman activa el modo detective en su visor y de pronto la escena cobra una nueva dimensión.
Interfase bursa - tendón
La relación entre la bursa retrocalcánea y el tendón de Aquiles es un punto crítico en la evaluación ecográfica, especialmente en pacientes con derrame bursal. Cuando no hay daño en las fibras profundas del tendón, esta interfaz se ve como una línea limpia y bien definida. El contraste entre el líquido anecoico de la bursa y el tejido tendinoso (hipo o hiperecogénico) facilita su identificación y seguimiento durante la exploración.
Sin embargo, cuando existe una disrupción de las fibras profundas del tendón, el patrón ecográfico cambia de forma significativa. En estos casos, el tejido sinovial hipertrofiado puede invadir el interior del tendón, perdiéndose esa línea nítida entre ambas estructuras. Se observan entonces proyecciones sinoviales que se introducen entre las fibras del tendón, formando digitaciones que se deslizan en el espesor del Aquiles.
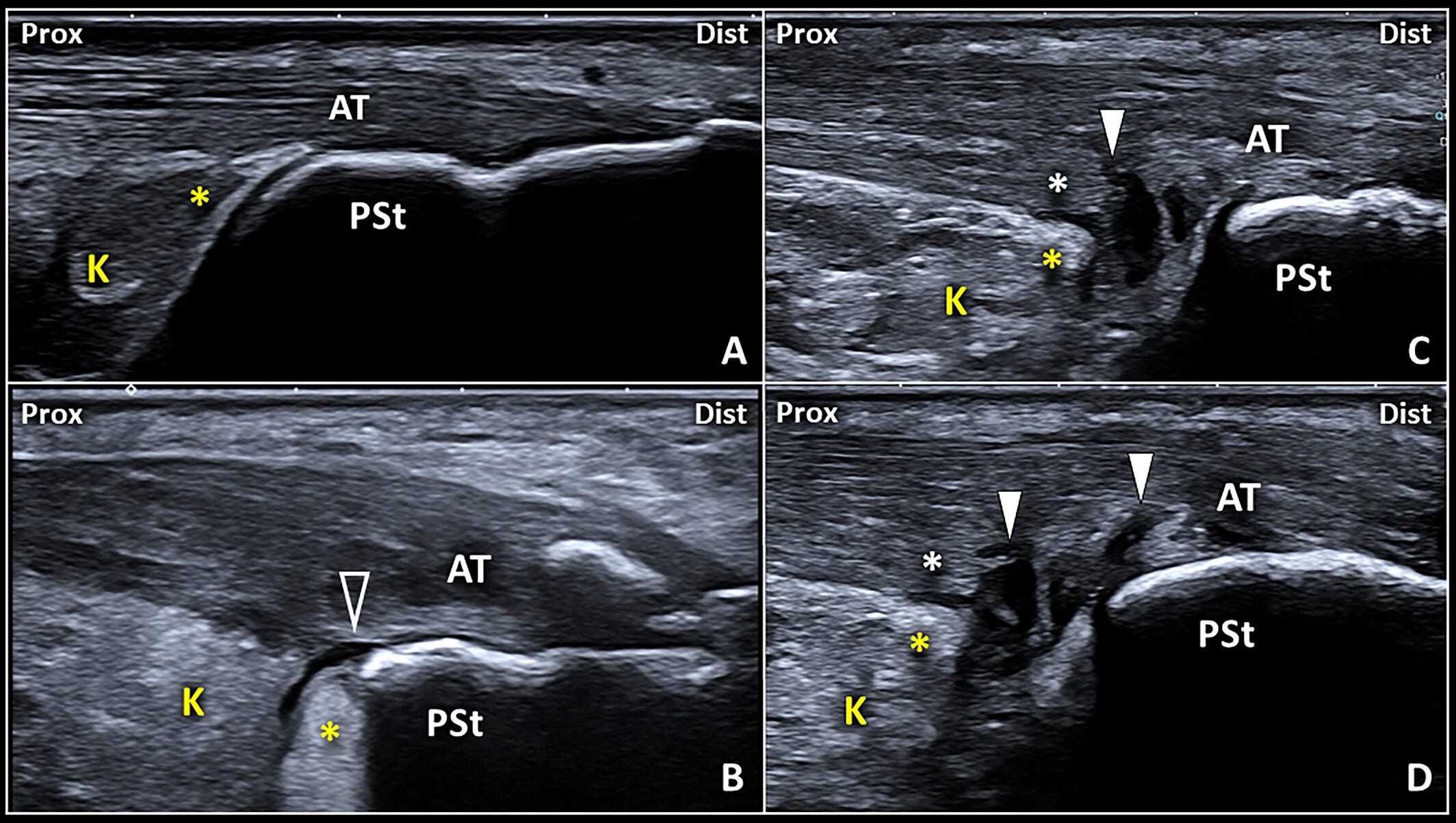
Patrones ecográficos de la interfaz bursa retrocalcánea–tendón de Aquiles.
En condiciones normales (A), la cuña posteroinferior (PIW) de la almohadilla grasa de Kager (K) (asterisco amarillo) contacta con la superficie profunda del tendón de Aquiles (AT).
Por el contrario, un derrame anecoico localizado en el receso posterior de la bursa retrocalcánea (RCB) (B) puede desplazar la cuña grasa (asterisco amarillo) y mostrar una interfaz lineal bursa–tendón (puntas de flecha vacías).
En pacientes con disrupción de las fibras profundas del tendón (asterisco blanco), la interfaz bursa–tendón irregular y mal definida (C y D) presenta digitaciones sinoviales de la RCB (puntas de flecha blancas) que penetran en el tendón de Aquiles.
Dist: distal; Prox: proximal;
PSt: tuberosidad posterosuperior del calcáneo.
Este patrón no solo indica una comunicación anómala entre la bursa y el tendón, sino que puede considerarse como un signo indirecto de daño en el fibrocartílago sesamoideo del tendón. Es decir, la frontera natural entre ambas estructuras ha sido sobrepasada. Algo así como cuando en Inception los sueños empiezan a colapsarse y lo que debía estar separado comienza a mezclarse, dejando de ser fiable lo que antes parecía estable.
Desde el punto de vista clínico, esta situación exige especial atención. Si se va a realizar una infiltración ecoguiada en la bursa, es fundamental distinguir bien si hay o no una conexión patológica con el tendón. De lo contrario, existe el riesgo de que el corticoide inyectado migre hacia el interior del tendón, con posibles consecuencias negativas, como debilidad estructural o rotura.
Además, se ha demostrado en estudios cadavéricos que incluso en condiciones fisiológicas pueden existir pequeñas conexiones entre la bursa y las fibras profundas del tendón, evidenciadas por filtración de tinta desde la cavidad sinovial hacia el tendón.
Por ello, en presencia de derrame y una interfaz borrosa, es clave realizar una evaluación dinámica: ya sea con flexo-extensión del tobillo o presionando manualmente el espacio retrocalcáneo. Estos movimientos pueden provocar la migración del líquido hacia el interior del tendón, revelando lesiones que podrían pasar desapercibidas en una imagen estática.
Vascularización
La evaluación de la vascularización en el espacio retrocalcáneo añade una capa de información fundamental en pacientes con tendinopatía insercional del Aquiles.
En el plano longitudinal, el área de estudio debe incluir las partes superficiales del tejido blando, la porción insercional del tendón de Aquiles, las caras superior y media de la tuberosidad calcánea, la bursa retrocalcánea y la grasa de Kager. Incluso pueden observarse señales de flujo en el tejido subcutáneo que recubre la interfase tendón-piel, donde se encuentran bursas superficiales y pequeñas redes neurovasculares.
En el plano transversal, es esencial incluir la cara dorsal del tendón y los tejidos blandos adyacentes. Esto permite diferenciar correctamente los vasos que irrigan la sinovial de la bursa de aquellos que corresponden al paratendón en forma de “U” invertida, situado entre el tendón y la fascia crural.
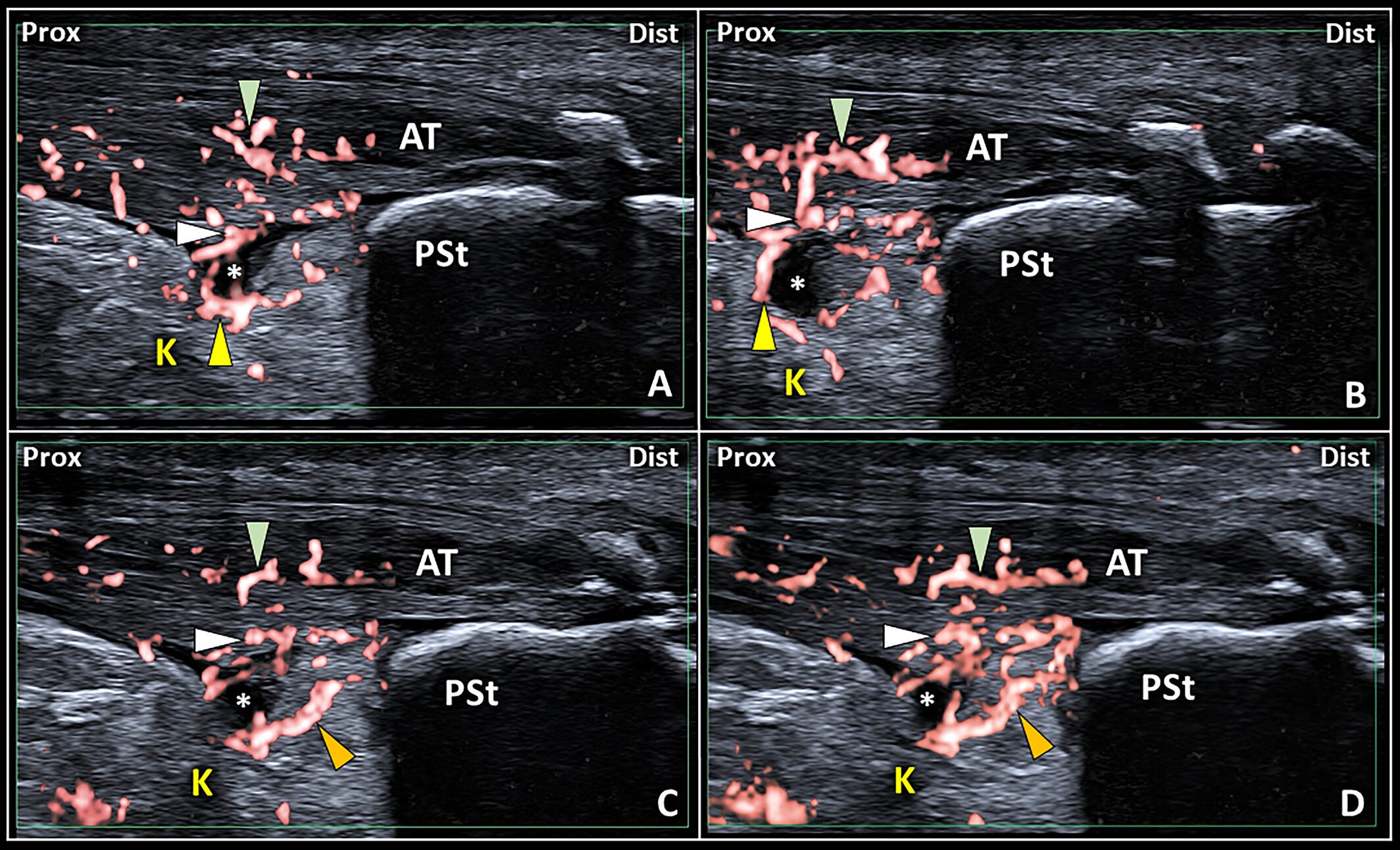
Se observan señales vasculares dentro del tejido tendinoso (punta de flecha verde) del tendón de Aquiles (AT), del fibrocartílago que recubre su superficie profunda (punta de flecha blanca) y del tejido sinovial (punta de flecha amarilla) del receso posterior de la bursa retrocalcánea (RCB) (asterisco blanco) (A y B).
En el mismo paciente con tendinopatía aquílea insercional (IAT) (C y D), la hipervascularización también afecta a la cuña posteroinferior (PIW) de la almohadilla grasa de Kager (punta de flecha naranja).
Dist: distal; K: almohadilla grasa de Kager; Prox: proximal;
PSt: tuberosidad posterosuperior del calcáneo.
Lo interesante es que, en muchos pacientes con IAT, la hipervascularización no afecta solo a la bursa, sino también al vértice adiposo de Kager e incluso a las fibras profundas del tendón. Más que una bursitis aislada, el patrón ecográfico sugiere un proceso inflamatorio más amplio que compromete múltiples componentes del complejo entesial. Es un fenómeno similar al de los Vengadores: cada estructura por separado tiene su función, pero cuando todas se ven alteradas al mismo tiempo, la magnitud del problema aumenta y se vuelve sistémica.
Este aumento del flujo vascular también puede verse en las superficies sinoviales y fibrocartilaginosas del receso posterior de la bursa, especialmente cuando hay una distensión moderada o severa. En estos casos, no solo hablamos de sinovitis, sino de una afectación completa de la estructura condrosinovial, lo que puede tener implicancias clínicas y terapéuticas importantes.
Después de todo esto, queda claro que la RCB no es solo “una bursa más”. Es la diva del retropié: compleja, exigente y con muchas capas... como una cebolla, pero en versión anatómica. Tiene sinovial, fibrocartílago, grasa, vasos… y si no la estudias bien, te arma un drama clínico digno de temporada final.
Este protocolo viene a poner orden en ese caos, ayudándote a entender qué está pasando realmente ahí dentro. Porque no todo lo que parece bursitis lo es... y a veces el problema está en lo que no se ve a simple vista.
Así que si llegaste hasta aquí: enhorabuena, ya estás un paso más cerca de convertirte en el Sherlock Holmes de la ecografía. ¿Lo dejamos aquí? Ni de broma. Esto recién empieza.
Bibliografía:
1. Histo-Anatomy and Sonographic Examination for the Retrocalcaneal Bursal Complex: EURO-MUSCULUS/USPRM Approach









