Diagnóstico diferencial del codo y ecografía - Parte I
21-01-2026-Tempo Formación
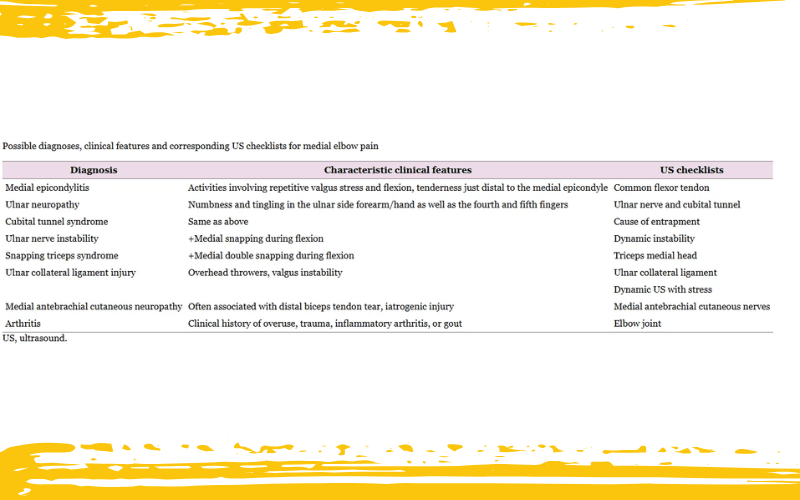
El dolor medial de codo es una consulta frecuente en personas que realizan actividades repetitivas, aunque suele aparecer menos que su contraparte lateral. La epicondilitis es la causa más común, pero no es la única. Otras estructuras anatómicas como el nervio cubital, el ligamento colateral ulnar, el nervio cutáneo medial antebraquial o incluso la cabeza medial del tríceps pueden estar implicadas… y si no se exploran adecuadamente, el diagnóstico puede quedar incompleto.
En este primer capítulo, inspirado en el artículo Ultrasonographic Differential Diagnosis of Medial Elbow Pain de Min Jeong Cho, vamos a centrarnos en diferenciar dos de las causas más habituales (y a veces confundidas): la epicondilitis medial y la neuropatía del nervio cubital. Ambas pueden generar molestias similares, pero su enfoque clínico y tratamiento son muy distintos.
Y como bien diría Sherlock Holmes: “Es un error garrafal teorizar antes de tener datos”. Pues bien, los datos están en la imagen, en el movimiento en tiempo real, en los detalles que solo una buena ecografía nos permite ver.
En una segunda entrega, abordaremos otras dos causas menos frecuentes pero no menos importantes: las lesiones del ligamento colateral medial y la neuropatía del nervio cutáneo medial antebraquial.
Así que, ecógrafo en mano, vamos al grano.
Epicondilitis: más que solo “codo de golfista”
La epicondilitis medial es una de las causas más frecuentes de dolor medial de codo. Afecta con especial frecuencia a personas que realizan actividades repetitivas que generan estrés en valgo y flexión del codo, como el golf, los lanzamientos por encima de la cabeza o los deportes de raqueta. Sin embargo, más allá del nombre deportivo, esta entidad puede afectar a cualquier persona expuesta a movimientos repetitivos de flexión de muñeca y pronación del antebrazo.
Desde el punto de vista patológico, lo que ocurre es un proceso de sobrecarga crónica sobre el tendón flexor común, con microdesgarros repetidos que llevan a cambios degenerativos del tendón (tendinosis) y alteraciones que, con el tiempo, pueden desembocar en roturas parciales o completas.
Los síntomas suelen iniciarse de forma insidiosa. El paciente típicamente refiere dolor localizado en el codo medial, que puede acompañarse de debilidad en la fuerza de prensión. A la exploración física, el punto más doloroso suele localizarse entre 5 y 10 mm distal y anterior al epicóndilo medial, y el dolor se exacerba durante la resistencia a la flexión de muñeca o la pronación del antebrazo.
Desde el punto de vista diagnóstico diversos estudios reportan que la ecografía una sensibilidad del 95,2%, especificidad del 92% y una precisión del 93,5% en la detección de la epicondilitis medial.
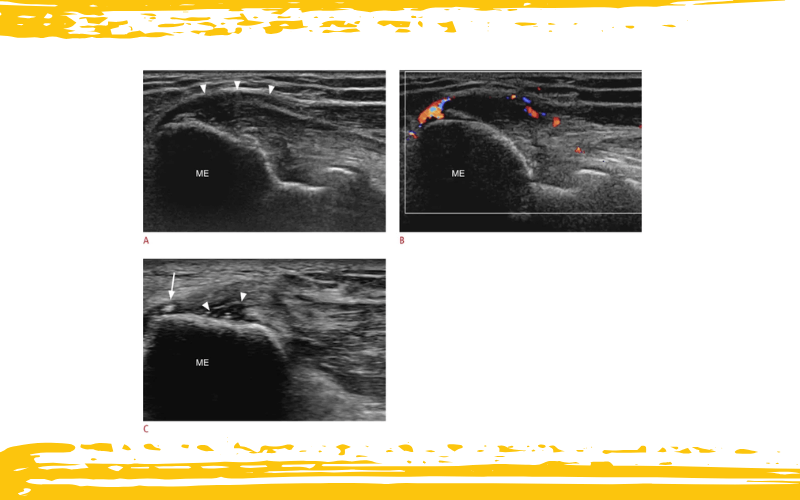
Hallazgos ecográficos (US) de la epicondilitis medial.
A. Las imágenes ecográficas en eje largo del codo medial en una mujer de 55 años revelan aumento de volumen, cambios hipoecoicos y abombamiento externo del tendón flexor común (puntas de flecha).
B. La imagen ecográfica Doppler de la misma paciente muestra neovascularización en el tendón.
C. La vista en eje largo del codo medial en un varón de 63 años muestra una pequeña calcificación (flecha) en el tendón flexor común y un área focal hipoecoica, indicativa de una pequeña rotura tendinosa (puntas de flecha).
ME: epicóndilo medial.
En eje largo, el tendón normal se visualiza como una banda continua de fibras longitudinales, homogéneas y altamente ecogénicas, que se extienden hasta la unión miotendinosa. Sin embargo, en la epicondilitis aparecen signos clásicos como:
- Cambios hipoecoicos focales o difusos
- Textura heterogénea y engrosamiento del tendón
- Contornos mal definidos y curvatura anómala hacia fuera
- Presencia de líquido subyacente
Además, pueden observarse calcificaciones intratendinosas (sólidas, con sombras acústicas posteriores), espículas de tracción o irregularidades en la inserción ósea. Estas calcificaciones suelen ser distróficas y bien delimitadas, a diferencia de las formas amorfas o quísticas más típicas de la tendinitis calcificada, que muestran una sombra acústica más variable.
El Doppler color o power Doppler puede revelar neovascularización, más frecuente en pacientes con síntomas prolongados. Es importante recordar que los vasos patológicos son fácilmente colapsables, por lo que no se debe aplicar presión excesiva con la sonda, ya que podría falsear la ausencia de señal doppler.
En cuanto a roturas, una rotura parcial se manifiesta como una hendidura anecoica o discontinuidad incompleta de las fibras. Aunque menos común, una rotura completa mostrará la pérdida total de continuidad y retracción del tendón.
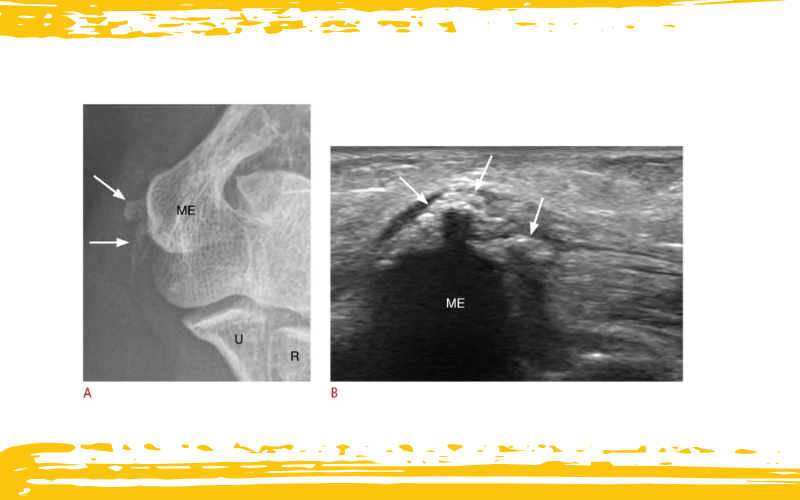
Radiografía e imágenes ecográficas (US) de una mujer de 61 años con tendinitis calcificante del tendón flexor común.
A. La radiografía oblicua del codo revela calcificaciones (flechas) en la inserción del tendón flexor común, cerca del epicóndilo medial (ME) del húmero.
B. La imagen ecográfica en eje largo del codo medial muestra un depósito calcificado dentro del tendón flexor común, que presenta sombra acústica posterior mínima.
U: cúbito (ulna); R: radio.
Pero aquí viene un dato clínico crucial:
La epicondilitis medial no suele venir sola. Hasta el 60% de los pacientes también presentan neuropatía cubital asociada, lo cual agrava el dolor y empeora los resultados quirúrgicos si no se detecta a tiempo. En estos casos, es posible que una simple liberación del túnel cubital no sea suficiente, y se prefiera realizar una transposición anterior del nervio cubital para evitar que éste quede atrapado en un entorno inflamado postquirúrgico.
Por todo esto, cuando se diagnostica una epicondilitis mediante ecografía, no hay que quedarse en el tendón: hay que explorar las otras estructuras.
Neuropatía del Nervio Cubital: el “villano silencioso”
Si la epicondilitis medial fuera un enemigo visible como el Balrog en El Señor de los Anillos, la neuropatía cubital sería más bien como Gollum: discreta, insidiosa y a menudo ignorada... pero eso sí, bastante pesada.
Conocida también como síndrome del túnel cubital, esta patología representa la segunda neuropatía compresiva más común del miembro superior. Aunque tradicionalmente se pensaba solo como una compresión del nervio cubital en el canal óseo-fibroso entre el epicóndilo medial y el olécranon, hoy el término se utiliza de forma más amplia, incluyendo cualquier forma de compresión, neuritis o atrapamiento del nervio en la región del codo.
Los síntomas iniciales son bastante característicos: hormigueo o entumecimiento en el cuarto y quinto dedo, acompañado muchas veces de dolor en el codo que puede irradiar hacia el antebrazo y la mano. Pero la historia no acaba ahí: si la compresión progresa, puede aparecer afectación motora, con debilidad de los músculos intrínsecos de la mano. Algunos signos clínicos clásicos incluyen:
- Signo de Wartenberg: incapacidad para aducir el meñique.
- Garra cubital: deformidad con hiperextensión de las articulaciones metacarpofalángicas y flexión de las interfalángicas en el cuarto y quinto dedo.
Este deterioro puede tener múltiples causas. La neuropatía cubital puede surgir por compresión mecánica, por inestabilidad del nervio (cuando se luxa o subluxa fuera del surco), o incluso por inflamación local como la generada por la propia epicondilitis medial. Además, debido a su posición superficial y cercanía con estructuras óseas, el nervio cubital está especialmente expuesto a traumatismos.
En este punto, es esencial que el clínico conozca bien estas condiciones, ya que el abordaje terapéutico varía según la causa: no es lo mismo una compresión estática que una inestabilidad dinámica del nervio. Por eso, esta parte del artículo se enfocará en las dos grandes entidades:
- El atrapamiento del nervio cubital
- Y su inestabilidad ...sin olvidar al compañero de escena: el “snapping triceps syndrome”, una condición menos común pero relacionada, que también puede provocar inestabilidad del nervio.
Atrapamiento del nervio cubital
Aunque el nervio cubital puede comprimirse en varios puntos a lo largo de su trayecto por el codo, el túnel cubital se lleva el dudoso honor de ser el lugar más frecuente de atrapamiento. Pero no camina solo: desde proximal a distal, las zonas anatómicas vulnerables incluyen el septo intermuscular (donde se encuentra el arco de Struthers), la entrada del túnel cubital en el epicóndilo medial, el interior del túnel cubital propiamente dicho, y la región entre las dos cabezas del músculo flexor cubital del carpo, bajo la banda de Osborne.
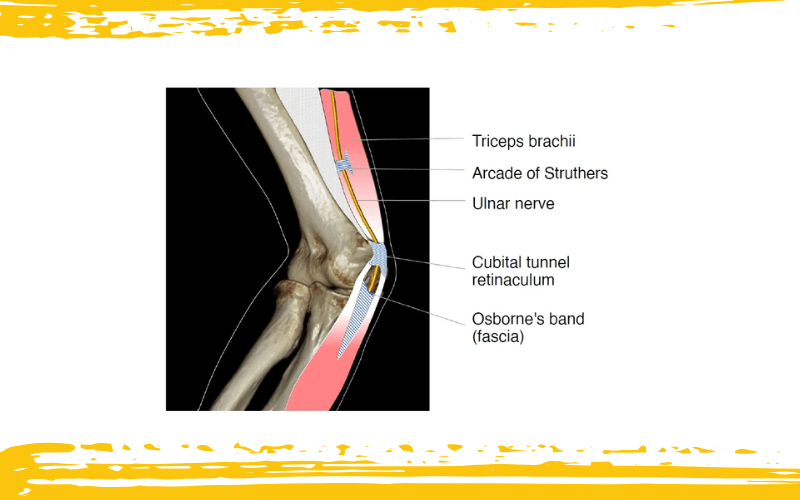
Esquema que representa los sitios más frecuentes de atrapamiento del nervio cubital.
La banda de Osborne (fascia) se muestra como la fascia que cubre las cabezas humeral y cubital del músculo flexor cubital del carpo, tal como se describió originalmente. El retináculo del túnel cubital, que es distinto de la fascia de Osborne, constituye el techo del túnel cubital.
Dentro del túnel, el espacio puede verse comprometido por múltiples factores. Por ejemplo, un retináculo engrosado o un surco epicondíleo superficial pueden limitar el espacio disponible para el nervio. También es posible encontrar lesiones ocupantes de espacio, como variantes anatómicas, quistes ganglionares o incluso tumores. Las alteraciones óseas—ya sea por trauma, cirugía previa, artrosis, osteofitos o deformidades —también pueden empujar o distorsionar el trayecto del nervio.
En la ecografía, un nervio cubital sano suele mostrar un patrón fascicular bien definido. Pero, curiosamente, en el túnel cubital, es habitual que incluso un nervio no patológico aparezca más hipoecoico y con una arquitectura fascicular poco definida. Por eso, la pérdida de patrón fascicular no debe considerarse un hallazgo patológico por sí sola.
Ahora bien, si ese mismo nervio aparece claramente engrosado ahí sí hay que encender las alarmas. En estos casos, se recomienda medir el área de sección transversal (CSA) del nervio en la porción proximal del túnel cubital, siempre con el codo en extensión, ya que el CSA disminuye con la flexión.
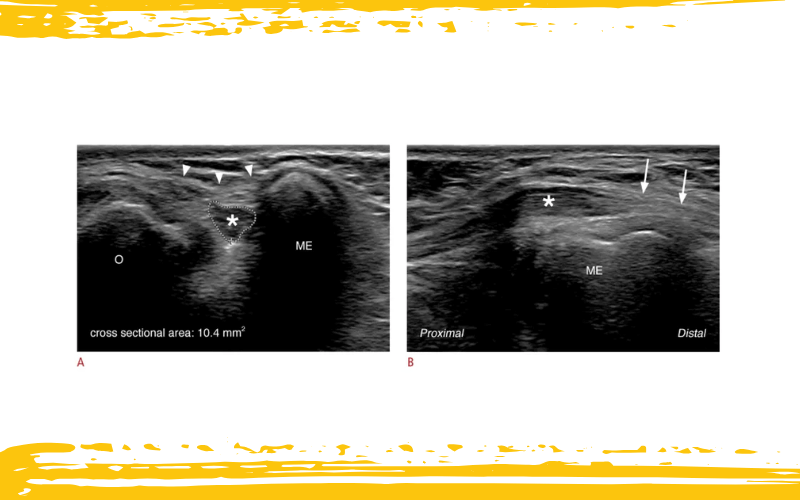
Imágenes ecográficas del codo posteromedial a nivel del túnel cubital en una mujer de 25 años con neuropatía cubital.
A. La vista ecográfica en eje corto a nivel del túnel cubital revela un nervio cubital aumentado de tamaño e hipoecoico (asterisco), situado entre el epicóndilo medial (ME) y el olécranon (O). El área de sección transversal del nervio cubital es de 10,4 mm². El retináculo del túnel cubital (puntas de flecha) se identifica como una estructura membranosa hiperecogénica que cubre el túnel cubital.
B. La vista ecográfica en eje largo del túnel cubital demuestra un aumento segmentario del calibre del nervio cubital (asterisco) en la porción proximal del túnel cubital, mientras que el nervio cubital distal muestra una apariencia fascicular hiperecogénica normal (flechas).
Y, ¿cuándo podemos decir que ese nervio está realmente aumentado? La literatura ofrece varios valores, pero hoy por hoy, un CSA de ≥10 mm² se considera un umbral diagnóstico confiable para el síndrome del túnel cubital. Este valor se basa en que raramente se supera esa cifra en individuos sanos, y ha demostrado una sensibilidad del 85% y una especificidad del 91%. Como los valores pueden variar según el sexo y el tamaño corporal, la comparación contralateral (lado sano vs lado afectado) puede aportar información valiosa en casos límite.
Una alternativa interesante en pacientes con afectación difusa del nervio—como en obesidad o polineuropatía—es utilizar ratios de comparación. Yoon et al. propusieron un criterio basado en la relación 1.5:1 entre el CSA máximo en el codo y el CSA proximal o distal al atrapamiento, obteniendo una sensibilidad del 100% y una especificidad del 96.7%.
En resumen, el túnel cubital puede ser estrecho, pero la ecografía ofrece una ventana amplia y precisa para descubrir cuándo el nervio cubital ha dejado de ser un simple pasajero… y ha quedado atrapado.
Inestabilidad del nervio cubital
No todos los casos de neuropatía cubital se deben a atrapamientos fijos. A veces, el problema no es tanto el espacio como el movimiento excesivo. Hablamos de la inestabilidad del nervio cubital, una causa menos conocida pero no por ello menos importante de dolor crónico en el codo medial.
En este escenario, el nervio se desplaza medialmente fuera del túnel cubital al flexionar el codo, deslizándose por encima del epicóndilo medial, y luego regresa a su posición original al extenderlo. Este vaivén repetido puede generar microtraumatismos por fricción, provocando una neuritis mecánica. El síntoma más característico es la sensación de chasquido o “snapping” en la cara medial del codo durante los movimientos de flexoextensión, algo que los pacientes describen con bastante precisión.
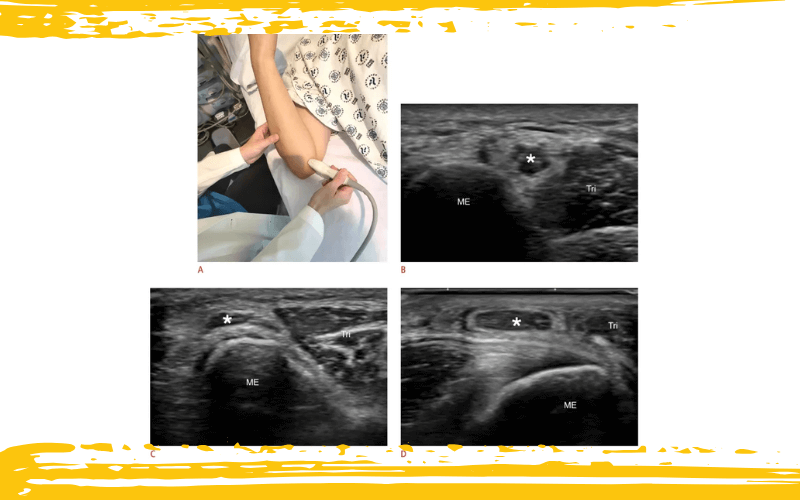
Posicionamiento del paciente y colocación del transductor para la evaluación de la inestabilidad del nervio cubital, junto con las imágenes ecográficas correspondientes.
A. Al colocar el transductor sobre el túnel cubital con presión mínima, el explorador puede observar si el nervio cubital se desplaza fuera del túnel cubital durante la flexión del codo.
B–D. Imágenes ecográficas en eje corto obtenidas a nivel del codo que demuestran las diferentes posiciones del nervio cubital durante la flexión del codo.
B. En un varón de 28 años, el nervio cubital (asterisco) se localiza posterior al epicóndilo medial (ME), que corresponde a su posición habitual durante la flexión del codo.
C. En una mujer de 29 años, el nervio cubital (asterisco) se encuentra subluxado sobre el vértice del epicóndilo medial (ME) durante la flexión del codo.
D. En un varón de 58 años, el nervio cubital (asterisco) aparece completamente luxado, situándose anterior al epicóndilo medial (ME) durante la flexión del codo.
Tri: tríceps braquial.
¿Por qué ocurre esta inestabilidad? Las causas son variadas: desde una ausencia congénita parcial o completa del retináculo del túnel cubital, hasta un surco epicondíleo poco profundo o un tríceps medial hipertrófico que empuja al nervio fuera de su trayectoria natural. La buena noticia es que, en este caso, la ecografía tiene un superpoder único: la posibilidad de ver todo esto en tiempo real.
Para evaluar la inestabilidad, el transductor debe colocarse en eje corto sobre el epicóndilo medial, sin ejercer demasiada presión (de lo contrario, el nervio puede “quedarse quieto” y arruinarnos el diagnóstico). Con el codo en flexión lenta, podemos observar cómo el nervio se desplaza fuera de su canal habitual. Si no se logra registrar el movimiento en directo, hay otro truco: simplemente comprobar si el nervio permanece o no en el túnel cubital después de la flexión.
La clasificación del desplazamiento es sencilla pero útil:
- Subluxación: el nervio se mueve hacia el vértice del epicóndilo pero no lo supera completamente.
- Luxación: el nervio pasa completamente por encima del epicóndilo medial y se desplaza hacia anterior o medial.
Ahora bien, que un nervio sea inestable no significa necesariamente que sea patológico. De hecho, se ha demostrado que entre el 20% y el 49% de la población sana y asintomática presenta algún grado de inestabilidad del nervio cubital. Por eso, su hallazgo debe interpretarse con cautela, especialmente si no hay síntomas clínicos claros que lo acompañen.
En definitiva, la inestabilidad del nervio cubital es un fenómeno dinámico que exige una herramienta igual de dinámica para ser detectado. Y ahí, queridos amigos, la ecografía no tiene rival.
Snapping Triceps
Cuando hablamos de dolor medial de codo y síntomas compatibles con neuropatía cubital, todos pensamos inmediatamente en compresión o inestabilidad del nervio. Pero… ¿y si el culpable no fuera solo el nervio? ¿Y si el músculo también tuviera algo que decir?
Bienvenidos al Snapping Triceps, una condición en la que la cabeza medial del tríceps se subluxa hacia medial durante la flexión del codo, provocando irritación e inestabilidad del nervio cubital. ¿El resultado? Un paciente que acude con dolor medial, sensaciones de chasquido y, en muchos casos, con síntomas clásicos de neuropatía cubital.
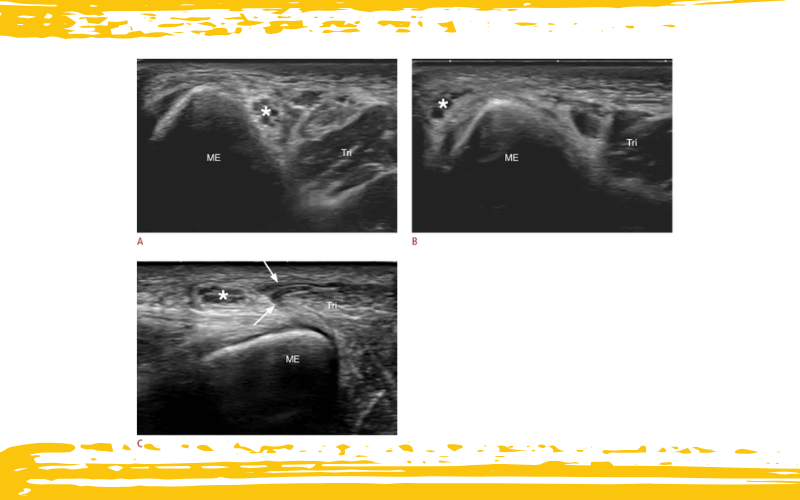
Imágenes ecográficas dinámicas de un varón de 22 años con síndrome de snapping triceps
A. La vista ecográfica en eje corto del codo posteromedial en extensión muestra el nervio cubital (asterisco) situado posterior al epicóndilo medial (ME).
B. La vista ecográfica en eje corto del codo en flexión demuestra la luxación del nervio cubital (asterisco) hacia anterior con respecto al ME.
C. La vista ecográfica en eje corto del codo en flexión máxima ilustra la subluxación del vientre medial del músculo tríceps (flechas) sobre el ME, empujando el nervio cubital (asterisco) hacia anterior.
Tri: tríceps braquial.
El cuadro clínico es muy característico: durante la flexión del codo se pueden palpar o escuchar dos chasquidos separados. El primero suele deberse a la luxación del nervio cubital, y el segundo, algo más tardío, corresponde al desplazamiento de la porción medial del tríceps por encima del epicóndilo medial. Un dúo dinámico, pero no precisamente amigable.
Este síndrome se observa con mayor frecuencia en hombres jóvenes, deportistas, trabajadores manuales, y en personas con deformidades en varo del codo. También se han descrito factores predisponentes anatómicos, como:
- Un epicóndilo medial hipoplásico
- Malalineación del húmero en varo
- Músculo tríceps distal hipertrófico
- Fibras accesorias del tríceps no habituales
Y aquí es donde la ecografía vuelve a brillar: el estudio dinámico es fundamental para observar directamente cómo la cabeza medial del tríceps se desplaza sobre el epicóndilo, arrastrando consigo (o acompañando a) un nervio cubital ya inestable. El transductor no solo permite ver el movimiento, sino que en ocasiones, el chasquido puede incluso sentirse a través de la sonda (sí, como una vibración inesperada durante la exploración).
Eso sí, un pequeño detalle clínico interesante: a pesar de que el paciente pueda tener síntomas claros de afectación nerviosa, la ecografía del nervio cubital puede no mostrar cambios estructurales evidentes, como aumento del área transversal o pérdida de patrón fascicular. Una muestra más de la importancia de la exploración dinámica y del contexto clínico completo.
Con esto este capítulo de esta historia cubital, donde el nervio ha sido protagonista absoluto: desde su clásico atrapamiento en el túnel, pasando por las escapadas inestables, hasta el inesperado giro argumental del tríceps subluxado. Porque si algo nos ha enseñado esta historia, es que el culpable no siempre es quien parece...
Pero que nadie se relaje, porque la saga aún no ha terminado. En la próxima entrega, nos adentraremos en dos personajes secundarios que merecen su propio spin-off: las lesiones del ligamento colateral medial (UCL) y la neuropatía del nervio cutáneo medial del antebrazo (MACN).







